Форма клеток скелетной мышечной ткани. Скелетная мышечная ткань
Читайте также
В данной статье дана полная информация, что такое дифтерия, ее причины и симптомы. Описаны особенности заболевания и его признаки. Отдельно представлена информация, как и какими методами проводится лечение.
Описание заболевания
Дифтерия относится к группе инфекционных заболеваний острого бактериального характера. В основном поражается верхняя часть путей дыхания, в 95 процентах страдает носоглотка. Однако заболевание может локализоваться и в половых органах. В области проникновения возбудителя дифтерии развивается фиброзное воспаление.
Бактерия, спровоцировавшая заболевания, выделяет сильный яд. Он относится к наиболее опасным. В результате происходит интоксикация организма.
Согласно данным эпидемиологии, дифтерия появилась еще до н. э. Тогда от заболевания умирало до 90 процентов людей. Болезнь носила название «сирийской язвы». Сейчас летальные исходы редки, благодаря специальной сыворотке.

Передается дифтерия воздушно-капельным путем, последняя эпидемия была зафиксирована в 90-х гг. Воспаление развивается не только в месте проникновения бактерии, но и захватывает другие ткани и органы. В первую очередь отражается на сердечнососудистой и нервной системах. При наличии симптомов, причин болезни, профилактику и лечение необходимо начинать как можно раньше.
Классификация заболевания
Классификация дифтерии в первую очередь различается от места проникновения возбудителя заболевания. Оно делится на воспаление:
- носа;
- путей дыхания;
- кожи;
- гортани;
- половых органов;
- ротоглотки;
- глаз.
В 95 процентах случаев основная форма дифтерии – воспаление ротоглотки, остальные встречаются редко. По характеру протекания делится на:
- токсическое;
- типичное (пленочное);
- геморрагическое;
- гипертоксическое (фульминационное);
- катаральное.
Дифтерия протекает в легкой, средней или тяжелой форме. Вылечить последнюю иногда невозможно. Заболевание ротоглотки может быть нескольких видов – локализованным, токсическим или распространенным. Гипертоксическая форма встречается редко и в часто приводит к летальному исходу вследствие высокого уровня интоксикации. Локализованная делится на катаральную, островчатую и пленчатую. Встречаются и комбинированные формы дифтерии.
Возбудитель воспаления
Заболевание вызывается грамположительной бактерией в виде крупной изогнутой палочки. На ее концах находятся зерна волютина, что придает микробу вид булавы. Иначе он называется палочкой Леффлера. Она вырабатывает особый эзотоксин, который по токсичности может сравниться только с ботулиническим и столбнячным. Он устойчив к внешней среде, спокойно переносит заморозку.
Даже в высохшем виде жизнедеятельность сохраняется до двух недель, в молоке и воде может существовать до трех. Однако бактерии (другое название – коринебактерии дифтерии) плохо переносят дезинфицирующие растворы и высокую температуру.

Например, спирт убивает палочки за минуту, 10-ти процентная перекись – за 10 мин, как и нагревание более 60 градусов. Бактерию быстро уничтожают растворы, содержащие хлор и ультрафиолетовое облучение. Бацилла Леффлера:
- связывает бактерии с клетками;
- разрушает миелиновую оболочку нервов;
- нарушает белковый синтез, что губит клетки;
- разрушает соединительные ткани и сосудистые стенки, что приводит к просачиванию через них крови.
Бактерии крепятся к клеткам с помощью ворсинок. Затем начинается активное размножение. В это время заболевшему дифтерией необходимо срочно ввести специальную сыворотку.
Механизм развития заболевания
Пока бактерии множатся, в кровь не проникают. Патогенез дифтерии начинается с увеличения температуры и отеков тканей. После этого токсин попадает в кровь. Ткани начинают наполняться фиброзной жидкостью. Затем формируется фибрин, а из его волокон – серовато-жемчужная пленка. Она немного приподнимается над поверхностью. Снимается с большим трудом, оставляя под собой кровоточащую рану – некроз слизистой.

Дифтерийный токсин быстро распространяется вместе с лимфой, по ходу поражая системные узлы. Затем добирается до сердца, надпочечников и почек и захватывает нервные клетки. Прочно закрепляется в пораженных местах. Если больному не ввести специальную сыворотку против дифтерии, то все перечисленные органы обречены.
Протекание заболевания во многом зависит от токсина. Если его вырабатывается очень много, то патология переходит в тяжелую стадию с множеством осложнений. Однако своевременное лечение еще может остановить поражение органов и систем.
Кроме воспаления ротоглотки часто возникает дифтерия гортани.
Причины заболевания
Основная причина заболевания – передача бактерий здоровому человеку от больного по воздуху. Этот период длится, как только у инфицированного наступает окончание инкубационного периода и до прекращения выделений бактерий.
Заразиться можно и от бессимптомного носителя вируса. При этом у человека на слизистой присутствуют бактерии, но организм не реагирует на токсин, поэтому заболевание не развивается. Однако заразить других носитель может запросто. Другие причины возникновения дифтерии:
- нарушение личной гигиены (использование постельного, посуды и т.д. после больного);
- инфицирование через продукты.
Восприимчивость к заболеванию невысока – инфекция передается толь в 15-20 процентах случаев. В зоне риска находятся не привитые и люди со слабым здоровьем. Дети до 12 месяцев дифтерией практически не болеют, чаще всего у них есть врожденный иммунитет. Однако в период от 1-го до 5-ти лет становятся очень восприимчивы к возбудителю. Переносят заболевание тяжело.

В зоне риска чаще всего оказываются воспитанники д/домов, школьник, беженцы, новобранцы или больные в психоневрологических отделениях. В основном причины вспышек инфекции – нарушение гигиены, низкий иммунитет, неправильное питание, а также повышенная концентрация людей в одном месте и плохое медобслуживание.
Дифтерия может регистрироваться в течение всего года. В основном от заболевания страдают взрослые. Детский сезонный пик дифтерии приходится на осень-зиму.
Инкубация и пути передачи
Инкубационный период дифтерии – это промежуток от проникновения бактерии в организм до начальных признаков заболевания. Этот период может длиться от двух до десяти дней. В это время бактерии начинают быстро размножаться и захватывают весь организм. Возбудитель проникает через слизистые:
- кожи;
- носа;
- глаз;
- гортани;
- глотки.
После этого бактерия цепляется к клеткам и активизируется процесс размножения. Источником инфицирования может быть уже заболевший человек, или бессимптомный носитель. Дифтерия различается по риску заражения (период, когда человек наиболее опасен):
- транзиторная (1-7 дней);
- длительная (15-30 суток);
- кратковременная (от 7-ми до 15-ти суток);
- затяжная (от месяца и более).

Есть несколько путей передачи дифтерии:
- Основной – воздушно-капельный. Бактерии попадают в организм другого человека с частицами воздуха. Это происходит во время чихания, разговора, кашля.
- При контактно-бытовом пути инфекция распространяется через инфицированные бактериями различные бытовые предметы (постельное, полотенца, посуду, игрушки и т.д.).
- При пищевом заражение происходит через молочные продукты.
Для инфицирования здорового человека достаточно лишь одного контакта с зараженным или бессимптомным носителем.
Важно! Дифтерия не передается парентеральным или трансмиссивным путем. Кровь такого больного опасности для окружающих не представляет.
Симптомы дифтерии
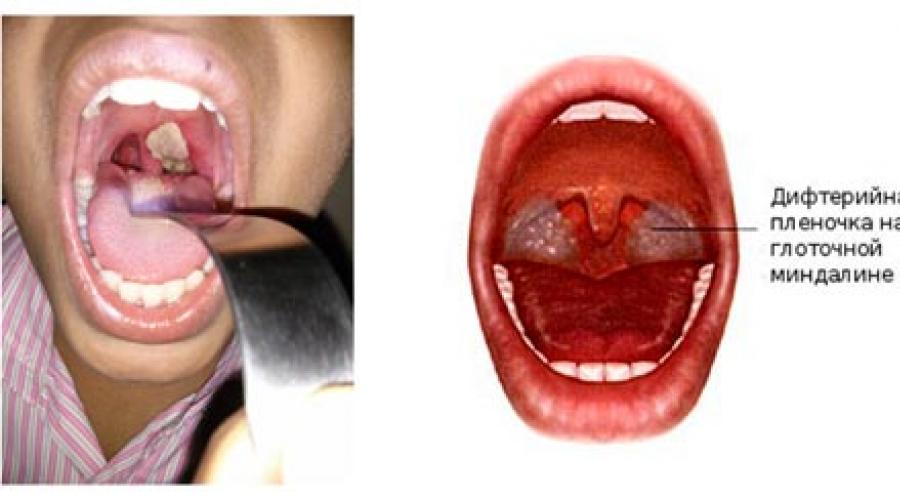
Дифтерия в основном поражает ротоглотку. На фото горла видно, что в ней находятся гланды (миндалины). Это скопление лимфоцитов, отвечающих за распознавание и ликвидацию вредоносных бактерий.

Однако когда при вдохе на миндалины попадает дифтерийная палочка, она сразу цепляется к клеткам и начинается воспалительный процесс. Симптомы патологии разной формы зависит от силы бактерий и иммунитета человека. Имеется общий список симптомов дифтерии у взрослых:
- боль, возникающая в горле;
- общее недомогание;
- увеличение лимфоузлов;
- толстые серые пленки, покрывающие места поражения;
- озноб;
- охриплость голоса;
- различные выделения;
- лихорадка;
- частое или затрудненное дыхание.
Симптомы дифтерии у детей такие же, как у взрослых, за исключением грудного периода. Степень проявления зависит от вовремя сделанной прививки. Без нее дети находятся в зоне повышенного риска, вплоть до осложнений и летального исхода. У новорожденных воспаление может проявиться в районе пупка. В период грудного вскармливания поражается нос, после 12-ти месяцев – гортань и ротоглотка. Признаки дифтерии у детей до года появляются крайне редко.
Локализованная форма
Локализованная форма диагностируется у привитых людей. Симптоматика развивается быстро, но в длительный или тяжелый характер переходит редко. Признаки заболевания:
- На слизистых появляется блестящая желтовато-серая пленка в горле. Она может покрывать поверхность полностью или частично, отделяется с трудом и быстро восстанавливается снова.
- В горле появляется режущая или колющая боль. Ощущения усиливаются во время глотания, в покое немного снижается.
- Температура повышается до 38-38,5 градусов;
В шейном отделе увеличиваются лимфоузлы. При пальпации болезненных ощущений не появляется. Чувствуется общее недомогание в виде слабости, болях в мышцах и голове, сонливости, снижается аппетит.
Катаральная форма
Катаральная дифтерия ротоглотки диагностируется редко. Симптомы заболевания практически отсутствуют. Может только наблюдаться покраснение слизистой миндалин или небольшая отечность. Иногда появляются слабые боли в горле, которые усиливаются при глотании.
Распространенная форма
Главный симптом распространенной формы – разрастание пленок и налета на стенки глотки, оболочку язычка или дужек. Среди других признаков – вялость и сонливость, мышечные спазмы и боли в голове. В горле они более сильные. Температура возрастает до 39 градусов, иногда выше. В этом случае требуется медицинское вмешательство.

Токсическая форма
Токсическая дифтерия сопровождается сильным возрастанием температуры. В первые сутки она поднимается до 40 градусов и выше. Другие симптомы:
- Отсутствие аппетита.
- Вялость.
- Сонливость.
- Бледность кожных покровов.
- Мышечные спазмы и сильная слабость.
- Ломота в теле.
- Постоянные головные боли.
- Слизистые язычка, ротоглотки и гланд опухшие и покрасневшие. Через пару дней на этом месте образуется серый налет, который легко снимается, но также быстро и восстанавливается. Еще через 2 суток он преобразовывается в плотную пленку, закрывая все слизистые. При этом губы и язык сухие, изо рта чувствуется противный запах.
- Боли, возникающие в горле.
- Отек шеи. При движении головы возникает сильная боль.
- Увеличение лимфоузлов. Все они очень болезненны, если до них дотронуться, и во время движений головой.
Происходит увеличение сокращений сердца зависит от температуры. Каждый градус дополнительно дает 10 ударов/мин. При данной форме патологии токсины редко воздействуют напрямую на сердце.
Фульминантная форма (гипертоксическая)
Гипертоксическая форма очень опасна. Она развивается молниеносно и может спровоцировать летальный исход уже через пару дней. Температура тела повышается до 41 и более градусов. В этом случае требуется неотложная помощь.
Появляются непроизвольные постоянные судороги и болезненные спазмы мышц. Происходит нарушение сознания разной формы – от сонливости до комы. Наблюдается коллапс, сильное отекание слизистой ротоглотки. Она покрывается серой пленкой. Снижается количество мочи.
Геморрагическая форма
При геморрагической форме наблюдаются кровотечения из носа в ротоглотке, деснах, ХКТ и под кожей. Эти симптомы появляются через 4 дня после начала воспаления. Причина – нарушение свертываемости крови, распирание сосудов, их ломкость и проницаемость. Они повреждаются при малейшем внешнем воздействии.
Дифтерийный круп
Дифтерийный круп – это набор симптомов при воспалении путей дыхания и гортани. В месте проникновения возбудителя заболевания постепенно развивается некроз. Слизистые сильно отекают, на них появляются пленки, дыхание затрудняется. Каждая стадия развития имеет свои симптомы:
- На катаральной температура повышается до 38-38,5 градусов, появляются признаки общей интоксикации (головные боли, сильная слабость), лающий кашель, осиплый голос.
- На стенотической на вдохе вытягиваются межреберные промежутки. Появляется затрудненное, шумное дыхание и тихий кашель. Синеют губы, учащается сердцебиение. Появляется непонятное беспокойство и страз смерти.
На асфиксической стадии изменяется дыхание. Появляется сонливость и вялость. Кожа приобретает синюшный оттенок. Температура тела заметно снижается. Кал и моча отходят непроизвольно. Ощущаются судороги, расширяются зрачки, не наблюдается их сужение на свет. Это говорит о повреждении головного мозга.
Дифтерия носа
При дифтерии носа симптомы появляются постепенно и выражены слабо. Заболевание проявляется в виде незначительного повышения температуры до 37, 5 градусов, хотя может оставаться в норме. Нарушается дыхание носом из-за отека слизистой и суживания ходов. Из ноздрей появляются слизистые выделения, переходящие в гной с кровью. Кожа вокруг носа краснеет, шелушится.
Дифтерии глаз
Дифтерийный конъюнктивит обычно поражает только один глаз. Очень редко появляется небольшая слабость и повышение температуры до 37,5 градусов. На слизистых появляется серо-желтый налет, который плохо отделяется. Может распространиться по всему глазному яблоку. Веки отекают, уплотняются, при пальпации ощущается болезненность. Глазные щели сильно сужаются. Из них начинают сочиться слизистые выделения, переходящие в кровяные и гнойные.

Дифтерия половых органов и кожи
Через здоровую кожу без повреждений бактерии проникнуть не могут. Если они попали в организм через ранки, то симптомы появляются очень редко. Основной – толстая сероватая дифтерийная пленка, покрывающая поврежденный участок. Отделяется тяжело и быстро образовывается снова. При этом кожа вокруг отекает, а при прикосновении болит.
Дифтерия половых органов возникает у женщин и девочек. Слизистые воспаляются, отекают и сильно болезненны. Постепенно на них образуются язвы с серым плотным налетом, который очень трудно отделяется.
Дифтерия уха
Дифтерическое воспаление уха развивается на фоне прогрессировании воспаления гортани. Сопровождается ослаблением слуха на пораженной стороне. Человек ощущает боль и шум в ушах. После разрыва барабанной перепонки начинают выделяться гной с кровью. При обследовании уха видны коричневато-серые пленки.
Диагностика заболевания
Только с помощью визуального осмотра диагноз «дифтерия» не установить. Симптоматика заболевания схожа со многими другими. При подозрительных признаках проводится лабораторная диагностика дифтерии:
- При бактериологическом методе берется мазок из ротоглотки. Он делается на границе здоровых и поврежденных пленкой тканей. Определить дифтероиды в мазке возможно в первые 2-4 часа с момента изъятия материала. Данный метод позволяет определить и токсические характеристики бактерий.
- Серологическим способом выявляется степень иммунитета, анти- токсичные и бактериальные антитела. После полученных данных делаются выводы об остроте заболевания.
- Генетическим методом определяется ДНК возбудителя. Это способ называется ПЦР.
Дополнительно проводится ЭКГ, фонокардиограмма, УЗИ сердца. Проверяется активность лактетдегидрогиназы, аспартатаминотрансферазы, креатинофосфокиназы. При подозрении на нефроз делается биохимия крови, общие анализы крови и мочи, УЗИ почек.
Лечение
Лечение дифтерии проводится медикаментозно. Сразу устанавливается карантин. В первую очередь для лечения используется антитоксическая сыворотка. Это единственное наиболее эффективное средство. Применяется для лечения любых форм заболевания. Больному дифтерией вводят противодифтерийную сыворотку, которая содержит анатоксин, вырабатываемый в лошадиной крови.

Сначала она обрабатывается специальными ферментами. После этого применяется для инъекций человеку. Перед уколом проводится проба на переносимость препарата. Противодифтерийная сыворотка вводится под кожу или внутримышечно в количестве 10-120 тыс МЕ.
При токсической форме дифтерии укол делается в вену. Однако когда токсин уже начал действовать, и клетки повреждены, то сыворотка не подействует. Она эффективна лишь в первые три дня заболевания.
Одновременно проводится лечение антибиотиками. Они нарушают в бактериях процесс синтеза белка, препятствуют размножению патогенных микроорганизмов.
Высокий уровень антибиотиков уничтожают дифтерийную палочку. Лечат заболевание с помощью Эритромицина, Азитромицина и Кларитромицина.
Дополнительно назначаются:
- Дезинтоксикационные растворы (Ацесоль), стимулирующие печень для устранения токсинов, ускоряющие вывод мочи.
- Витамины В (1,6,12) и фолиевая кислота нормализуют нервную систему. Используются для предупреждения параличей и нефритов.
- Ноотропы (Пирацетам и Луцетам) улучшают мозговое питание, повышают устойчивость ЦНС к токсину.
- Глюкокортикостероиды (Преднизолон) защищает нервные волокна, что предупреждает развитие параличей. Одновременно устраняется отек гортани.
- Десенбилизирующие препараты (Эбастин) уменьшают аллергические проявления на токсин и снижают интенсивность воспаления.
Если диагностированы признаки дифтерии у взрослых, при нарушении дыхания их состояние помогают облегчить ингаляции на основе гидрокортизона. Или проводятся процедуры с влажным кислородом. При лечении дифтерии у детей дополнительно прополаскивают горло дезрастворами из соды, марганцовки или фурацилина.
Назначается диета № 2. Пища должна быть перетертой или жидкой, теплой. Супы готовятся на слабом бульоне, мясо – нежирных сортов, рекомендуются вареные овощи, кисломолочные продукты. Из рациона исключаются свежий хлеб, молочные супы, жирная рыба. Нельзя давать больному копчености, маринады, жирную пищу. Исключаются кондитерские изделия и сырые овощи.
Осложнения
Основные осложнения дифтерии – инфекционный токсический шок, нефроз и болезнь надпочечников. Со стороны центральной нервной системы наблюдается появление невритов и полирадикулоневропатии. Сердечнососудистая система реагирует на болезнь в виде миокардита. Наиболее тяжелые последствия при гипер- и токсической форме. В большинстве вариантов они приводят к летальному исходу.

Профилактика
К основным мерам профилактики дифтерии относится прививка на основе специальной сыворотки. Могут применяться:
- Д.Т.Вакс;
- АКДС;
- Тетракок;
- Инфанрикс.
Метод вакцинации широко используется в педиатрии. В прививках содержится измененный токсин, провоцирующий выработку антител. После своевременно сделанного укола, в случае заражения бактерии будут обезврежены. Первая вакцинация делается у ребенка в 3 месяца, затем в 6 и в 18. Ревакцинация АДС проводится в 7 и 14 лет. Потом – через каждые 10 лет.
Для профилактики дифтерии необходимо обследование контактировавших с больным людей. Проводить ежедневную дезинфекцию. Обязательно изолирование больных. За переболевшими первое время осуществляется наблюдение. У больных ангиной обязательно берется на анализ мазок с миндалин.
Смотрите видео:
Чаще всего дифтерия диагностируется в легкой форме. Этому способствует вовремя проведенная вакцинация. При тяжелых формах заболеваний это может привести к серьезным осложнением и летальному исходу.
Мышечные ткани объединяет способность к сокращению.
Особенности строения: сократительный аппарат, занимающий значительную часть в цитоплазме структурных элементов мышечной ткани и состоящий из актиновых и миозиновых филаментов, которые формируют органеллы специального назначения –миофибриллы .
Классификация мышечных тканей
1. Морфофункциональная классификация:
1) Поперечнополосатая, или исчерченная мышечная ткань: скелетная и сердечная;
2) Неисчерченная мышечная ткань: гладкая.
2. Гистогенетическая классификация (в зависимости от источников развития):
1) Соматического типа (из миотомов сомитов) – скелетная мышечная ткань (поперечнополосатая);
2) Целомического типа (из миоэпикардиальной пластинки висцерального листка спланхнотома) – сердечная мышечная ткань (поперечнополосатая);
3) Мезенхимного типа (развивается из мезенхимы) – гладкая мышечная ткань;
4) Из кожной эктодермы и прехордальной пластинки – миоэпителиальные клетки желёз (гладкие миоциты);
5) Нейрального происхождения (из нервной трубки) – мионейральные клетки (гладкие мышцы, суживающие и расширяющие зрачок).
Функции мышечной ткани : перемещение тела или его частей в пространстве.
СКЕЛЕТНАЯ МЫШЕЧНАЯ ТКАНЬ
Исчерченная (поперечно-полосатая) мышечная ткань составляет до 40% массы взрослого человека, входит в состав скелетных мышц, мышц языка, гортани и др. Относятся к произвольным мышцам, поскольку их сокращения подчиняются воле человека. Именно эти мышцы задействованы при занятии спортом.
Гистогенез. Скелетная мышечная ткань развивается из клеток миотомов миобластов. Различают головные, шейные, грудные, поясничные, крестцовые миотомы. Они разрастаются в дорзальном и вентральном направлениях. В них рано врастают ветви спинномозговых нервов. Часть миобластов дифференцируется на месте (образуют аутохтонную мускулатуру), а другие с 3 недели внутриутробного развития мигрируют в мезенхиму и, сливаясь друг с другом, образуют мышечные трубки (миотубы ) с крупными центрально ориентированными ядрами. В миотубах происходит дифференцировка специальных органелл миофибрилл. Первоначально они располагаются под плазмолеммой, а затем заполняют большую часть миотубы. Ядра смещаются к периферии. Клеточные центры и микротрубочки исчезают, грЭПС значительно редуцируется. Такая многоядерная структура называется симпласт , а для мышечной ткани – миосимпласт . Часть миобластов дифференцируется в миосателлитоциты, которые располагаются на поверхности миосимпластов и впоследствии принимают участие в регенерации мышечной ткани.
Строение скелетной мышечной ткани
Рассмотрим строение мышечной ткани на нескольких уровнях организации живого: на органном уровне (мышца как орган), на тканевом (непосредственно мышечная ткань), на клеточном (строение мышечного волокна), на субклеточном (строение миофибриллы) и на молекулярном уровне (строение актиновых и миозиновых нитей).
 На каритнке:
На каритнке:
1 — мышца икроножная (органный уровень), 2 — поперечный срез мышцы (тканевой уровень) — мышечные волокна, между которыми РВСТ: 3 — эндомизий, 4 — нервное волокно, 5 — кровеносный сосуд; 6 — поперечный срез мышечного волокна (клеточный уровень): 7 — ядра мышечного волокна — симпласта, 8 — митохондрия между миофибриллами, синим цветом — саркоплазматический ретикулум; 9 — поперечный срез миофибриллы (субклеточный уровень): 10 — тонкие актиновые нити, 11 — толстые миозиновые нити, 12 — головки толстых миозиновых нитей.
1) Органный уровень: строение мышцы как органа.
Скелетная мышца состоит из пучков мышечных волокон, связанных воедино системой соединительнотканных компонентов. Эндомизий – прослойки РВСТ между мышечными волокнами, где проходят кровеносные сосуды, нервные окончания. Перимизий – окружает 10-100 пучков мышечных волокон. Эпимизий – наружная оболочка мышцы, представлена плотной волокнистой тканью.
2) Тканевой уровень: строение мышечной ткани.
 Структурно-функциональной единицей скелетной поперечнополосатой (исчерченной) мышечной ткани является мышечное волокно
– цилиндрической формы образование диаметром 50 мкм и длиной от 1 до 10-20 см. Мышечное волокно состоит из 1) миосимпласта
(образование его смотри выше, строение – ниже), 2) мелких камбиальных клеток – миосателлитоцитов
, прилежащих к поверхности миосимпласта и располагающиеся в углублениях его плазмолеммы, 3) базальной мембраны, которой покрыта плазмолемма. Комплекс плазмолеммы и базальной мембраны называется сарколемма
. Для мышечного волокна характерна поперечная исчерченность, ядра смещены на периферию. Между мышечными волокнами – прослойки РВСТ (эндомизий).
Структурно-функциональной единицей скелетной поперечнополосатой (исчерченной) мышечной ткани является мышечное волокно
– цилиндрической формы образование диаметром 50 мкм и длиной от 1 до 10-20 см. Мышечное волокно состоит из 1) миосимпласта
(образование его смотри выше, строение – ниже), 2) мелких камбиальных клеток – миосателлитоцитов
, прилежащих к поверхности миосимпласта и располагающиеся в углублениях его плазмолеммы, 3) базальной мембраны, которой покрыта плазмолемма. Комплекс плазмолеммы и базальной мембраны называется сарколемма
. Для мышечного волокна характерна поперечная исчерченность, ядра смещены на периферию. Между мышечными волокнами – прослойки РВСТ (эндомизий).
3) Клеточный уровень: строение мышечного волокна (миосимпласта).
Термин «мышечное волокно» подразумевает «миосимпласт», поскольку миосимпласт обеспечивает функцию сокращения, миосателлитоциты участвуют только в регенерации.
Миосимпласт , как и клетка, состоит из 3-х компонентов: ядра (точнее множества ядер), цитоплазмы (саркоплазма) и плазмолеммы (которая покрыта базальной мембраной и называется сарколемма). Почти весь объём цитоплазмы заполнен миофибриллами – органеллами специального назначения, органеллы общего назначения: грЭПС, аЭПС, митохондрии, комплекс Гольджи, лизосомы, а также ядра смещены на периферию волокна.
В мышечном волокне (миосимпласте) различают функциональные аппараты: мембранный , фибриллярный (сократительный) и трофический .
Трофический аппарат включает ядра, саркоплазму и цитоплазматические органеллы: митохондрии (синтез энергии), грЭПС и комплекс Гольджи (синтез белков – структурных компонентов миофибрилл), лизосомы (фагоцитоз изношенных структурных компонентов волокна).
Мембранный аппарат : каждое мышечное волокно покрыто сарколеммой, где различают наружную базальную мембрану и плазмолемму (под базальной мембраной), которая образует впячивания (Т -трубочки). К каждой Т -трубочке примыкают по две цистерны триаду : две L -трубочки (цистерны аЭПС) и одна Т -трубочка (впячивание плазмолеммы). В цистернах аЭПС концентрируются Са 2+ , необходимый при сокращении. К плазмолемме снаружи прилежат миосателлитоциты. При повреждении базальной мембраны запускается митотический цикл миосателлитоцитов.
Фибриллярный аппарат .Большую часть цитоплазмы исчерченных волокон занимают органеллы специального назначения – миофибриллы, ориентированы продольно, обеспечивающие сократительную функцию ткани.
4) Субклеточный уровень: строение миофибриллы.
При исследовании мышечных волокон и миофибрилл под световым микроскопом, отмечается чередование в них темных и светлых участков – дисков. Темные диски отличаются двойным лучепреломлением и называются анизотропными дисками, или А - дисками. Светлые диски не обладают двойным лучепреломлением и называются изотропными, или I -дисками.
В середине диска А имеется более светлый участок – Н -зона, где содержатся только толстые нити белка миозина. В середине Н -зоны (значит и А -диска) выделяется более темная М -линия, состоящая из миомезина (необходим для сборки толстых нитей и их фиксации при сокращении). В середине диска I расположена плотная линия Z , которая построена из белковых фибриллярных молекул. Z -линия соединена с соседними миофибриллами с помощью белка десмина, и поэтому все названные линии и диски соседних миофибрилл совпадают и создается картина поперечнополосатой исчерченности мышечного волокна.
Структурной единицей миофибриллы является саркомер (S ) — это пучок миофиламентов заключенный между двумя Z -линиями. Миофибрилла состоит из множества саркомеров. Формула, описывающая структуру саркомера:
S = Z 1 + 1/2 I 1 + А + 1/2 I 2 + Z 2

5) Молекулярный уровень: строение актиновых и миозиновых филаментов .
Под электронным микроскопом миофибриллы представляют агрегаты из толстых, или миозиновых , и тонких, или актиновых , филаментов. Между толстыми филаментами располагаются тонкие филаменты (диаметр 7-8 нм).
Толстые филаменты, или миозиновые нити, (диаметр 14 нм, длина 1500 нм, расстояние между ними 20-30 нм) состоят из молекул белка миозина, являющимся важнейшим сократительным белком мышцы, по 300-400 молекул миозина в каждой нити. Молекула миозина – это гексамер, состоящий из двух тяжелых и четырех легких цепей. Тяжелые цепи представляют собой две спирально закрученные полипептидные нити. Они несут на своих концах шаровидные головки. Между головкой и тяжелой цепью находится шарнирный участок, с помощью которого головка может изменять свою конфигурацию. В области головок – легкие цепи (по две на каждой). Молекулы миозина уложены в толстой нити таким образом, что их головки обращены наружу, выступая над поверхностью толстой нити, а тяжелые цепи образуют стержень толстой нити.
Миозин обладает АТФ-азной активностью: высвобождающаяся энергия используется для мышечного сокращения.
Тонкие филаменты, или актиновые нити, (диаметр 7-8 нм), образованы тремя белками: актином, тропонином и тропомиозином. Основным по массе белком является актин, который образует спираль. Молекулы тропомиозина располагаются в желобке этой спирали, молекулы тропонина располагаются вдоль спирали.
Толстые нити занимают центральную часть саркомера – А -диск, тонкие занимают I - диски и частично входят между толстыми миофиламентами. Н -зона состоит только из толстых нитей.
В покое взаимодействие тонких и толстых нитей (миофиламентов) невозможно, т.к. миозин-связывающие участки актина заблокированы тропонином и тропомиозином. При высокой концентрации ионов кальция конформационные изменения тропомиозина приводят к разблокированию миозин-связывающих участков молекул актина.
Двигательная иннервация мышечного волокна . Каждое мышечное волокно имеет собственный аппарат иннервации (моторная бляшка) и окружено сетью гемокапилляров, располагающихся в прилежащей РВСТ. Этот комплекс называется мион. Группа мышечных волокон, которые иннервируются одним мотонейроном, называется нервно-мышечной единицей. Мышечные волокна в этом случае могут располагаться не рядом (одно нервное окончание может контролировать от одного до десятков мышечных волокон).
При поступлении нервных импульсов по аксонам двигательных нейронов происходит сокращение мышечного волокна .
Сокращение мышцы
При сокращении мышечные волокна укорачиваются, но длина актиновых и миозиновых филаментов в миофибриллах не изменяется, а происходит их движение друг относительно друга: миозиновые нити вдвигаются в пространства между актиновыми а, актиновые – между миозиновыми. В результате этого уменьшается ширина I -диска, H -полоски и уменьшается длина саркомера; ширина А -диска не изменяется.
Формула саркомера при полном сокращении:S = Z 1 + А + Z 2
Молекулярный механизм мышечного сокращения
1. Прохождение нервного импульса через нервно-мышечный синапс и деполяризация плазмолеммы мышечного волокна;
2. Волна деполяризации проходит по Т -трубочкам (впячивания плазмолеммы) до L -трубочек (цистерны саркоплазматического ретикулума);
3. Открытие кальциевых каналов в саркоплазматическом ретикулуме и выход ионов Са 2+ в саркоплазму;
4. Кальций диффундирует к тонким нитям саркомера, связывается с тропонином С, приводя к конформационным изменениям тропомиозина и освобождая активные центры для связывания миозина и актина;
5. Взаимодействие миозиновых головок с активными центрами на молекуле актина с образованием актино-миозиновых «мостиков»;
6. Миозиновые головки «шагают» по актину, образуя в ходе перемещения новые связи актина и миозина, при этом актиновые нити подтягиваются в пространство между миозиновыми нитями к M -линии, сближая две Z -линии;
7. Расслабление: Са 2+ -АТФ-аза саркоплазматического ретикулума закачивает Са 2+ из саркоплазмы в цистерны. В саркоплазме концентрация Са 2+ становится низкой. Разрываются связи тропонина С с кальцием, тропомиозин закрывает миозин-связывающие участки тонких нитей и препятствует их взаимодействию с миозином.
Каждое движение головки миозина (присоединение к актину и отсоединение) сопровождается затратой энергии АТФ.
Чувствительная иннервация (нервно-мышечные веретена). Интрафузальные мышечные волокна вместе с чувствительными нервными окончаниями формируют нервно-мышечные веретена, являющиеся рецепторами скелетной мышцы. Снаружи сформирована капсула веретена. При сокращении поперечно-полосатых (исчерченных) мышечных волокон изменяется натяжение соединительно-тканной капсулы веретена и соответственно изменяется тонус интрафузальных (расположенных под капсулой) мышечных волокон. Формируется нервный импульс. При избыточном растяжении мышцы возникает чувство боли.
Классификация и типы мышечных волокон
1. По характеру сокращения: фазные и тонические мышечные волокна. Фазные способны осуществлять быстрые сокращения, но не могут длительно удерживать достигнутый уровень укорочения. Тонические мышечные волокна (медленные) обеспечивают поддержание статического напряжения или тонуса, что играет роль в сохранения определённого положения тела в пространстве.
2. По биохимическим особенностям и цвету выделяют красные и белые мышечные волокна . Цвет мышцы обусловлен степенью васкуляризации и содержанием миоглобина. Характерной особенностью красных мышечных волокон является наличие многочисленных митохондрий, цепи которых располагаются между миофибриллами. В белых мышечных волокнах митохондрий меньше и они располагаются равномерно в саркоплазме мышечного волокна.
3. По типу окислительного обмена : оксидативные, гликолитические и промежуточные . Идентификация мышечных волокон основана на выявлении активности фермента сукцинатдегидрогеназы (СДГ), которая является маркером для митохондрий и цикла Кребса. Активность этого фермента свидетельствует о напряженности энергетического метаболизма. Выделяют мышечные волокна А -типа (гликолитические) с низкой активностью СДГ, С -тип (оксидативные) с высокой активностью СДГ. Мышечные волокна В -типа занимают промежуточное положение. Переход мышечных волокон от А -типа в С -тип маркирует изменения от анаэробного гликолиза к метаболизму, зависящему от кислорода.
У спринтеров (спортсменов, когда нужен быстрое недолгое сокращение, культуристов) тренировки и питание направлено на развитие гликолитических, быстрых, белых мышечных волкон : в них много запасов гликогена и энергия добывается преимущественно анаэолбным путём (белое мясо у курицы). У стайеров (спортсменов — марафонцев, в тех видах спорта, где необходима выносливость) преобладают оксидативные, медленные, красные волокна в мышцах — в них много митохондрий для аэробного гликолиза, кровеносных сосудов (нужен кислород).
4. В исчерченных мышцах различают два вида мышечных волокон: экстрафузальные , которые преобладают и обуславливают собственно сократительную функцию мышцы и интрафузальные , входящие в состав проприоцепторов – нервно-мышечных веретен.
Факторами, определяющими структуру и функцию скелетной мышцы являются влияние нервной ткани, гормональное влияние, местоположение мышцы, уровень васкуляризации и двигательной активности.
СЕРДЕЧНАЯ МЫШЕЧНАЯ ТКАНЬ
Сердечная мышечная тканьнаходится в мышечной оболочке сердца (миокард) и в устьях связанных с ним крупных сосудов. Имеет клеточный тип строения и основным функциональным свойством служит способность к спонтанным ритмическим сокращениям (непроизвольные сокращения).
Развивается из миоэпикардиальной пластинки (висцеральный листок спланхнотома мезодермы в шейном отделе), клетки которой размножаются митозом, а потом дифференцируются. В клетках появляются миофиламенты, которые далее формируют миофибриллы.
Строение . Структурная единица сердечной мышечной ткани – клетка кардиомиоцит. Между клетками находятся прослойки РВСТ с кровеносными сосудами и нервами.
Типы кардиомиоцитов : 1) типичные (рабочие, сократительные), 2) атипичные (проводящие), 3) секреторные .
Типичные кардиомиоциты
Типичные (рабочие, сократительные) кардиомиоциты – клетки цилиндрической формы, длиной до 100-150 мкм и диаметром 10-20 мкм. Кардиомиоциты образуют основную часть миокарда, соединены друг с другом в цепочки основаниями цилиндров. Эти зоны называют вставочными дисками , в которых выделяют десмосомальные контакты и нексусы (щелевидные контакты). Десмосомы обеспечивают механическое сцепление, которое препятствует расхождению кардиомиоцитов. Щелевидные контакты способствуют передаче сокращения от одного кардиомиоцита к другому.
Каждый кардиомиоцит содержат одно или два ядра, саркоплазму и плазмолемму, окружённую базальной мембраной. Различают функциональные аппараты, такие же, как в мышечном волокне: мембранный , фибриллярный (сократительный), трофический, а также энергетический .
Трофический аппарат включает ядро, саркоплазму и цитоплазматические органеллы: грЭПС и комплекс Гольджи (синтез белков – структурных компонентов миофибрилл), лизосомы (фагоцитоз структурных компонентов клетки). Кардиомиоциты, как и олокна скелетной мышечной ткани, характеризуются наличием в их саркоплазме железосодержащего кислород-связывающего пигмента миоглобина, придающего им красный цвет и сходного по строению и функции с гемоглобином эритроцитов.
Энергетический аппарат представлен митохондриями и включениями, расщепление которых обеспечивает получение энергии. Митохондрии многочисленны, лежат рядами между фибриллами, у полюсов ядра и под сарколеммой. Энергия, необходимая кардиомиоцитам, получается путём расщепления: 1) основного энергетического субстрата этих клеток – жирных кислот , которые депонируются в виде триглицеридов в липидных каплях; 2) гликогена, находящегося в гранулах, расположенных между фибриллами.
Мембранный аппарат : каждая клетка покрыта оболочкой, состоящей из комплекса плазмолеммы и базальной мембраны. Оболочка образует впячивания (Т -трубочки). К каждой Т -трубочке примыкает одна цистерна (в отличие от мышечного волокна – там 2 цистерны) саркоплазматического ретикулума (видоизменённая аЭПС), образуя диаду : одна L -трубочка (цистерна аЭПС) и одна Т -трубочка (впячивание плазмолеммы). В цистернах аЭПС ионы Са 2+ накапливаются не так активно, как в мышечных волокнах.
Фибриллярный (сократительный) аппарат .Большую часть цитоплазмы кардиомиоцита занимают органеллы специального назначения – миофибриллы, ориентированы продольно и расположенные по периферии клетки.Сократительный аппарат рабочих кардиомиоцитовсходен со скелетными мышечными волокнами. При расслаблении, ионы кальция выделяются в саркоплазму с низкой скоростью, что обеспечивает автоматизм и частые сокращения кардиомиоцитов. Т -трубочки широкие и образуют диады (одна Т -трубочка и одна цистерна сети), которые сходятся в области Z -линии.
Кардиомиоциты, связываясь с помощью вставочных дисков, образуют сократительные комплексы, которые способствуют синхронизации сокращения, между кардиомиоцитами соседних сократительных комплексов образуются боковые анастомозы.
Функция типичных кардиомиоцитов : обеспечение силы сокращения сердечной мышцы.
Проводящие (атипичные) кардиомиоциты обладают способностью к генерации и быстрому проведению электрических импульсов. Они образуют узлы и пучки проводящей системы сердца и разделяются на несколько подтипов: пейсмекеры (в синоатриальном узле), переходные (в атрио-вентрикулярном узле) и клетки пучка Гиса и волокон Пуркинье. Проводящие кардиомиоциты характеризуются слабым развитием сократительного аппарата, светлой цитоплазмой и крупными ядрами. В клетках нет Т-трубочек и поперечной исчерченности, поскольку миофибриллы расположены неупорядоченно.
Функция атипичных кардиомиоцитов – генерация импульсов и передача на рабочие кардиомиоциты, обеспечивая автоматизм сокращения миокарда.
Секреторные кардиомиоциты
Секреторные кардиомиоцитынаходятся в предсердиях, преимущественно в правом; характеризуются отростчатой формой и слабым развитием сократительного аппарата. В цитоплзме, вблизи полюсов ядра – секреторные гранулы, содержащие натриуретический фактор, или атриопептин (гормон, регулирующий артериальное давление). Гормон вызывает потерю натрия и воды с мочой, расширение сосудов, снижение давления, угнетение секреции альдостерона, кортизола, вазопрессина.
Функция секреторных кардиомиоцитов : эндокринная.
Регенерация кардиомиоцитов. Для кардиомиоцитов характерна только внутриклеточная регенерация. Кардиомиоциты не способны к делению, у них отсутствуют камбиальные клетки.
ГЛАДКАЯ МЫШЕЧНАЯ ТКАНЬ
Гладкая мышечная ткань образует стенки внутренних полых органов, сосудов; характеризуется отсутствием исчерченности, непроизвольными сокращениями. Иннервация осуществляется вегетативной нервной системой.
Структурно-функциональная единица неисчерченной гладкой мышечной ткани – гладкая мышечная клетка (ГМК), или гладкий миоцит. Клетки имеют веретенообразную форму длиной 20-1000 мкм и толщиной от 2 до 20 мкм. В матке клетки имеют вытянутую отростчатую форму.
Гладкий миоцит
Гладкий миоцит состоит из расположенного в центре ядра палочковидной формы, цитоплазмы с органеллами и сарколеммы (комплекс плазмолеммы и базальной мембраны). В цитоплазме у полюсов находится комплекс Гольджи, много митохондрий, рибосом, развит саркоплазматический ретикулум. Миофиламенты расположены косо или вдоль продольной оси. В ГМК актиновые и миозиновые филаменты не формируют миофибрилл. Актиновых нитей больше и они прикрепляются к плотным тельцам, которые образованы специальными сшивающими белками. Рядом с актиновыми нитями располагаются мономеры миозина (микромиозин). Обладая разной длиной, они значительно короче тонких нитей.
Сокращение гладких мышечных клеток осуществляется при взаимодействии актиновых филаментов и миозина. Сигнал, идущий по нервным волокнам, обуславливает выделение медиатора, что изменяет состояние плазмолеммы. Она образует колбовидные впячивания (кавеолы), где концентрируются ионы кальция. Сокращение ГМК индуцируется притоком ионов кальция в цитооплазму: кавеолы отшнуровываются и вместе с ионами кальция попадают в клетку. Это приводит к полимеризации миозина и взаимодействию его с актином. Актиновые нити и плотные тельца сближаются, усилие передается на сарколемму и ГМК укорачивается. Миозин в гладких миоцитах способен взаимодействовать с актином только после фосфорилирования его легких цепей особым ферментом – киназой легких цепей. После прекращения сигнала ионы кальция покидают кавеолы; миозин деполяризуется, теряет сродство к актину. В результате комплексы миофиламентов распадаются; сокращение прекращается.
Особые типы мышечных клеток
Миоэпителиальные клетки являются производными эктодермы, не имеют исчерченности. Окружают секреторные отделы и выводные протоки желез (слюнных, молочных, слезных). С железистыми клетками они связаны десмосомами. Сокращаясь, способствуют выделению секрета. В концевых (секреторных) отделах форма клеток отросчатая, звездчатая. Ядро в центре, в цитоплазме, преимущественно в отростках локализованы миофиламенты, которые образуют сократительный аппарат. В этих клетках есть и цитокератиновые промежуточные филаменты, что подчеркивает их сходство с эпителиоцитами.
Мионейральные клетки развиваются из клеток наружного слоя глазного бокала и образуют мышцу, суживающую зрачок и мышцу, расширяющую зрачок. По строению первая мышца сходна с ГМК мезенхимного происхождения. Мышца, расширяющая зрачок образована отростками клеток, располагающимися радиально, а ядросодержащая часть клетки находится между пигментным эпителием и стромой радужки.
Миофибробласты относятся к рыхлой соединительной ткани и представляют собой видоизмененные фибробласты. Они проявляют свойства фибробластов (синтезируют межклеточное вещество) и гладких миоцитов (обладают выраженными сократительными свойствами). Как вариант этих клеток можно рассматривать миоидные клетки в составе стенки извитого семенного канальца яичка и наружного слоя теки фолликула яичника. При заживлении раны часть фибробластов синтезирует гладкомышечные актины и миозины. Миофибробласты обеспечивают стягивание краёв раны.
Эндокринные гладкие миоциты – это видоизмененные ГМК, представляющие основной компонент юкстагломерулярного аппарата почек. Они находятся в стенке артериол почечного тельца, имеют хорошо развитый синтетический аппарат и редуцированный сократительный. Продуцируют фермент ренин, находящийся в гранулах и попадающий в кровь механизмом экзоцитоза.
Регенерация гладкой мышечной ткани. Гладкие миоциты характеризуются внутриклеточной регенерацией. При повышении функциональной нагрузки происходит гипертрофия миоцитов и в некоторых органах гиперплазия (клеточная регенерация). Так, при беременности гладко-мышечные клетки матки могут увеличиваться в 300 раз.
Мышечные ткани представляют собой группу тканей различного происхождения и строения, объединенных на основании общего признака - выраженной сократительной способности, благодаря которой они могут выполнять свою основную функцию - перемещать тело или его части в пространстве.
Важнейшие свойства мышечных тканей. Структурные элементы мышечных тканей (клетки, волокна) обладают удлиненной формой и способны к сокращению благодаря мощному развитию сократительного аппарата. Для последнего характерно высокоупорядоченное расположение актиновых и миозиновых миофиламентов, создающее оптимальные условия для их взаимодействия. Это достигается связью сократимых структур с особыми элементами цитоскелета и плазмолеммой (сарколеммой), выполняющими опорную функцию. В части мышечных тканей миофиламенты образуют органеллы специального значения - миофибриллы. Для мышечного сокращения требуется значительное количество энергии, поэтому в структурных элементах мышечных тканей имеется большое количество митохондрий и трофических включений (липидных капель, гранул гликогена), содержащих субстраты - источники энергии. Поскольку мышечное сокращение протекает с участием ионов кальция, в мышечных клетках и волокнах хорошо развиты структуры, осуществляющие его накопление и выделение - агранулярная эндоплазматическая сеть (саркоплазматическая сеть), кавеолы.
Классификация мышечных тканей основана на признаках их (а) строения и функции (морфофункциональная классификация) и (б) происхождения (гистогенетическая классификация).
Морфофункциональная классификация мышечных тканей выделяет поперечнополосатые (исчерченные) мышечные ткани и гладкую мышечную ткань. Поперечнополосатые мышечные ткани образованы структурными элементами (клетками, волокнами), которые обладают поперечной исчерченностью вследствие особого упорядоченного взаиморасположения в них актиновых и миозиновых миофиламентов. К поперечнополосатым мышечным тканям относят скелетную и сердечную мышечную ткани. Гладкая мышечная ткань состоит из клеток, не обладающих поперечной исчерченностью. Наиболее распространенным видом этой ткани является гладкая мышечная ткань, входящая в состав стенки различных органов (бронхов, желудка, кишки, матки, маточной трубы, мочеточника, мочевого пузыря и сосудов).
Гистогенетическая классификация мышечных тканей выделяет три основных типа мышечных тканей: соматический (скелетная мышечная ткань), целомический (сердечная мышечная ткань) и мезенхимный (гладкая мышечная ткань внутренних органов), а также два дополнительных: миоэпителиальные клетки (видоизмененные эпителиальные сократимые клетки в концевых отделах и мелких выводных протоках некоторых желез) и мионейральные элементы (сократимые клетки нейрального происхождения в радужке глаза).
Скелетная поперечнополосатая (исчерченная) мышечная ткань по своей массе превышает любую другую ткань организма и является самой распространенной мышечной тканью тела человека. Она обеспечивает перемещение тела и его частей в пространстве и поддержание позы (входит в состав локомоторного аппарата), образует глазодвигательные мышцы, мышцы стенки полости рта, языка, глотки, гортани. Аналогичное строение имеет нескелетная висцеральная исчерченная мышечная ткань, которая обнаруживается в верхней трети пищевода, входит в состав наружных анального и уретрального сфинктеров.
Скелетная поперечнополосатая мышечная ткань развивается в эмбриональном периоде из миотомов сомитов, дающих начало активно делящимся миобластам - клеткам, которые располагаются цепочками и сливаются друг с другом в области концов с образованием мышечных трубочек (миотубул) , превращающихся в мышечные волокна. Такие структуры, образованные единой гигантской цитоплазмой и многочисленными ядрами, в отечественной литературе традиционно именуют симпластами (в данном случае - миосимпластами), однако этот термин отсутствует в принятой международной терминологии. Некоторые миобласты не сливаются с другими, располагаясь на поверхности волокон и давая начало миосателлитоцитам - мелким клеткам, которые являются камбиальными элементами скелетной мышечной ткани. Скелетная мышечная ткань образована собранными в пучки поперечнополосатыми мышечными волокнами (рис. 87), являющимися ее структурно-функциональными единицами.
Мышечные волокна скелетной мышечной ткани представляют собой цилиндрические образования вариабельной длины (от миллиметров до 10-30 см). Их диаметр также широко варьирует в зависимости от принадлежности к определенной мышце и типу, функционального состояния, степени функциональной нагрузки, состояния питания
и других факторов. В мышцах мышечные волокна образуют пучки, в которых они лежат параллельно и, деформируя друг друга, часто приобретают неправильную многогранную форму, что особенно хорошо видно на поперечных срезах (см. рис. 87). Между мышечными волокнами располагаются тонкие прослойки рыхлой волокнистой соединительной ткани, несущие сосуды и нервы - эндомизий. Поперечная исчерченность скелетных мышечных волокон обусловлена чередованием темных анизотропных дисков (полос А) и светлых изотропных дисков (полос I). Каждый изотропный диск рассекается надвое тонкой темной линией Z - телофрагмой (рис. 88). Ядра мышечного волокна - сравнительно светлые, с 1-2 ядрышками, диплоидные, овальные, уплощенные - лежат на его периферии под сарколеммой и располагаются вдоль волокна. Снаружи сарколемма покрыта толстой базальной мембраной, в которую вплетаются ретикулярные волокна.
Миосателлитоциты (клетки-миосателлиты) - мелкие уплощенные клетки, располагающиеся в неглубоких вдавлениях сарколеммы мышечного волокна и покрытые общей базальной мембраной (см. рис. 88). Ядро миосателлитоцита - плотное, относительно крупное, органеллы мелкие и немногочисленные. Эти клетки активируются при повреждении мышечных волокон и обеспечивают их репаративную регенерацию. Сливаясь с остальной частью волокна при усиленной нагрузке, миосателлитоциты участвуют в его гипертрофии.
Миофибриллы образуют сократительный аппарат мышечного волокна, располагаются в саркоплазме по ее длине, занимая центральную часть, и отчетливо выявляются на поперечных срезах волокон в виде мелких точек (см. рис. 87 и 88).
Миофибриллы обладают собственной поперечной исчерченностью, причем в мышечном волокне они располагаются столь упорядоченно, что изотропные и анизотропные диски разных миофибрилл совпадают между собой, обусловливая поперечную исчерченность всего волокна. Каждая миофибрилла образована тысячами повторяющихся последовательно связанных между собой структур - саркомеров.
Саркомер (миомер) является структурно-функциональной единицей миофибриллы и представляет собой ее участок, расположенный между двумя телофрагмами (линиями Z). Он включает анизотропный диск и две половины изотропных дисков - по одной половине с каждой стороны (рис. 89). Саркомер образован упорядоченной системой толстых (миозиновых) и тонких (актиновьх) миофиламентов. Толстые миофиламенты связаны с мезофрагмой (линией М) и сосредоточены в анизотропном диске,
а тонкие миофиламенты прикреплены к телофрагмам (линиям Z), образуют изотропные диски и частично проникают в анизотропный диск между толстыми нитями вплоть до светлой полосы Н в центре анизотропного диска.
Механизм мышечного сокращения описывается теорией скользящих нитей, согласно которой укорочение каждого саркомера (а, следовательно, миофибрилл и всего мышечного волокна) при сокращении происходит благодаря тому, что в результате взаимодействия актина и миозина в присутствии кальция и АТФ тонкие нити вдвигаются в промежутки между толстыми без изменения их длины. При этом ширина анизотропных дисков не меняется, а ширина изотропных дисков и полос Н - уменьшается. Строгая пространственная упорядоченность взаимодействия множества толстых и тонких миофиламентов в саркомере определяется наличием сложно организованного поддерживающего аппарата, к которому, в частности, относятся телофрагма и мезофрагма. Кальций выделяется из саркоплазматической сети, элементы которой оплетают каждую миофибриллу, после поступления сигнала с сарколеммы по Т-трубочкам (совокупность этих элементов описывается как саркотубулярная система).
Скелетная мышца как орган состоит из пучков мышечных волокон, связанных воедино системой соединительнотканных компонентов (рис. 90). Снаружи мышцу покрывает эпимизий - тонкий, прочный и гладкий чехол из плотной волокнистой соединительной ткани, отдающий вглубь органа более тонкие соединительнотканные перегородки - перимизий, который окружает пучки мышечных волокон. От перимизия внутрь пучков мышечных волокон отходят тончайшие прослойки рыхлой волокнистой соединительной ткани, окружающие каждое мышечное волокно - эндомизий.
Типы мышечных волокон в скелетной мышце - разновидности мышечных волокон с определенными структурными, биохимическими и функцио нальными различиями. Типирование мышечных волокон производится на препаратах при постановке гистохимических реакций выявления ферментов - например, АТФазы, лактатдегидрогеназы (ЛДГ), сукцинатдегидрогеназы (СДГ) (рис. 91) и др. В обобщенном виде можно условно выделить три основных типа мышечных волокон, между которыми существуют переходные варианты.
Тип I (красные) - медленные, тонические, устойчивые к утомлению, с небольшой силой сокращения, окислительные. Характеризуются малым диаметром, относительно тонкими миофибриллами,
высокой активностью окислительных ферментов (например, СДГ), низкой активностью гликолитических ферментов и миозиновой АТФазы, преобладанием аэробных процессов, высоким содержанием пигмента миоглобина (определяющим их красный цвет), крупных митохондрий и липидных включений, богатым кровоснабжением. Численно преобладают в мышцах, выполняющих длительные тонические нагрузки.
Тип IIВ (белые) - быстрые, тетанические, легко утомляющиеся, с большой силой сокращения, гликолитические. Характеризуются большим диаметром, крупными и сильными миофибриллами, высокой активностью гликолитических ферментов (например, ЛДГ) и АТФазы, низкой активностью окислительных ферментов, преобладанием анаэробных процессов, относительно низким содержанием мелких митохондрий, липидов и миоглобина (определяющим их светлый цвет), значительным количеством гликогена, сравнительно слабым кровоснабжением. Преобладают в мышцах, выполняющих быстрые движения, например, мышцах конечностей.
Тип IIА (промежуточные) - быстрые, устойчивые к утомлению, с большой силой, оксилительно-гликолитические. На препаратах напоминают волокна типа I. В равной степени способны использовать энергию, получаемую путем окислительных и гликолитических реакций. По своим морфологическим и функциональным характеристикам занимают положение, промежуточное между волокнами типа I и IIB.
Скелетные мышцы человека являются смешанными, т. е. содержат волокна различных типов, которые распределены в них мозаично (см. рис. 91).
Сердечная поперечнополосатая (исчерченная) мышечная ткань встречается в мышечной оболочке сердца (миокарде) и устьях связанных с ним крупных сосудов. Основным функциональным свойством сердечной мышечной ткани служит способность к спонтанным ритмическим сокращениям, на активность которых влияют гормоны и нервная система. Эта ткань обеспечивает сокращения сердца, которые поддерживают циркуляцию крови в организме. Источником развития сердечной мышечной ткани служит миоэпикардиальная пластинка висцерального листка спланхнотома (целомическая выстилка в шейной части эмбриона). Клетки этой пластинки (миобласты) активно размножаются и постепенно превращаются в сердечные мышечные клетки - кардиомиоциты (сердечные миоциты). Выстраиваясь в цепочки, кардиомиоциты формируют сложные межклеточные соединения - вставочные диски, связывающие их в сердечные мышечные волокна.
Зрелая сердечная мышечная ткань образована клетками - кардиомиоцитами, связанными друг с другом в области вставочных дисков и образующими трехмерную сеть ветвящихся и анастомозирующих сердечных мышечных волокон (рис. 92).
Кардиомиоциты (сердечные миоциты) - цилиндрические или ветвящиеся клетки, более крупные в желудочках. В предсердиях они обычно имеют неправильную форму и меньшие размеры. Эти клетки содержат одно или два ядра и саркоплазму, покрыты сарколеммой, которая снаружи окружена базальной мембраной. Их ядра - светлые, с преобладанием эухроматина, хорошо заметными ядрышками - занимают в клетке центральное положение. У взрослого человека значительная часть кардиомиоцитов - полиплоидные, более половины - двуядерные. Саркоплазма кардиомиоцитов содержит многочисленные органеллы и включения, в частности, мощный сократительный аппарат, который сильно развит в сократительных (рабочих) кардиомиоцитах (в особенности, в желудочковых). Сократительный аппарат представлен сердечными исчерченными миофибриллами, по строению сходными с миофибриллами волокон скелетной мышечной ткани (см. рис. 94); в совокупности они обусловливают поперечную исчерченность кардиомиоцитов.
Между миофибриллами у полюсов ядра и под сарколеммой располагаются очень многочисленные и крупные митохондрии (см. рис. 93 и 94). Миофибриллы окружены элементами саркоплазматической сети, связанными с Т-трубочками (см. рис. 94). Цитоплазма кардиомиоцитов содержит кислородсвязывающий пигмент миоглобина и скопления энергетических субстратов в виде липидных капель и гранул гликогена (см. рис. 94).
Типы кардиомиоцитов в сердечной мышечной ткани различаются структурными и функциональными признаками, биологической ролью и топографией. Выделяют три основных типа кардиомиоцитов (см. рис. 93):
1)сократительные (рабочие) кардиомиоциты образуют основную часть миокарда и характеризуются мощно развитым сократительным аппаратом, занимающим бjльшую часть их саркоплазмы;
2)проводящие кардиомиоциты обладают способностью к генерации и быстрому проведению электрических импульсов. Они образуют узлы, пучки и волокна проводящей системы сердца и разделяются на несколько подтипов. Характеризуются слабым развитием сократительного аппарата, светлой саркоплазмой и крупными ядрами. В проводящих сердечных волокнах (Пуркинье) эти клетки имеют крупные размеры (см. рис. 93).
3)секреторные (эндокринные) кардиомиоциты располагаются в предсердиях (в особенности, пра-
вом) и характеризуются отростчатой формой и слабым развитием сократительного аппарата. В их саркоплазме вблизи полюсов ядра находятся окруженные мембраной плотные гранулы, содержащие предсердный натриуретический пептид (гормон, вызывающий потерю натрия и воды с мочой, расширение сосудов, снижение артериального давления).
Вставочные диски осуществляют связь кардиомиоцитов друг с другом. Под световым микроскопом они имеют вид поперечных прямых или зигзагообразных полосок, пересекающих сердечное мышечное волокно (см. рис. 92). Под электронным микроскопом определяется сложная организация вставочного диска, представляющего собой комплекс межклеточных соединений нескольких типов (см. рис. 94). В области поперечных (ориентированных перпендикулярно расположению миофибрилл) участков вставочного диска соседние кардиомиоциты образуют многочисленные интердигитации, связанные контактами типа десмосом и адгезивных фасций. Актиновые филаменты прикрепляются к поперечным участкам сарколеммы вставочного диска на уровне линии Z. На сарколемме продольных участков вставочного диска имеются многочисленные щелевые соединения (нексусы), обеспечивающие ионную связь кардиомиоцитов и передачу импульса сокращения.
Гладкая мышечная ткань входит в состав стенки полых (трубчатых) внутренних органов - бронхов, желудка, кишки, матки, маточных труб, мочеточников, мочевого пузыря (висцеральная гладкая мышечная ткань), а также сосудов (васкулярная гладкая мышечная ткань). Гладкая мышечная ткань встречается также в коже, где она образует мышцы, поднимающие волос, в капсулах и трабекулах некоторых органов (селезенка, яичко). Благодаря сократительной активности этой ткани обеспечивается деятельность органов пищеварительного тракта, регуляция дыхания, крово- и лимфотока, выделение мочи, транспорт половых клеток и др. Источником развития гладкой мышечной ткани у эмбриона является мезенхима. Свойствами гладких миоцитов обладают также некоторые клетки, имеющие другое происхождение - миоэпителиальные клетки (видоизмененные сократительные эпителиальные клетки в некоторых железах) и мионейральные клетки радужки глаза (развиваются из нейрального зачатка). Структурно-функциональной единицей гладкой мышечной ткани служит гладкий миоцит (гладкая мышечная клетка).
Гладкие миоциты (гладкие мышечные клетки) - вытянутые клетки преимущественно вере-
теновидной формы, не обладающие поперечной исчерченностью и образующие многочисленные соединения друг с другом (рис. 95-97). Сарколемма каждого гладкого миоцита окружена базальной мембраной, в которую вплетаются тонкие ретикулярные, коллагеновые и эластические волокна. Гладкие миоциты содержат одно удлиненное диплоидное ядро с преобладанием эухроматина и 1-2 ядрышками, расположенное в центральной утолщенной части клетки. В саркоплазме гладких миоцитов умеренно развитые органеллы общего значения располагаются вместе с включениями в конусовидных участках у полюсов ядра. Периферическая ее часть занята сократительным аппаратом - актиновыми и миозиновыми миофиламентами, которые в гладких миоцитах не формируют миофибрилл. Актиновые миофиламенты прикрепляются в саркоплазме к овальным или веретеновидным плотным тельцам (см. рис. 97) - структурам, гомологичным линиям Z в поперечнополосатых тканях; сходные образования, связанные с внутренней поверхностью сарколеммы, называют плотными пластинками.
Сокращение гладких миоцитов обеспечивается взаимодействием миофиламентов и развивается в соответствии с моделью скользящих нитей. Как и в поперечнополосатых мышечных тканях, сокращение гладких миоцитов индуцируется притоком Са 2+ в саркоплазму, который в этих клетках выделяется саркоплазматической сетью и кавеолами - многочисленными колбовидными впячиваниями поверхности сарколеммы. Благодаря выраженной синтетической активности гладкие миоциты продуцируют и выделяют (подобно фибробластам) коллагены, эластин и компоненты аморфного вещества. Они способны также синтезировать и секретировать ряд факторов роста и цитокинов.
Гладкая мышечная ткань в органах обычно представлена пластами, пучками и слоями гладких миоцитов (см. рис. 95), внутри которых клетки связаны интердигитациями, адгезивными и щелевыми соединениями. Расположение гладких миоцитов в пластах таково, что узкая часть одной клетки прилежит к широкой части другой. Это способствует наиболее компактной укладке миоцитов, обеспечению максимальной площади их взаимных контактов и высокой прочности ткани. В связи с описанным расположением гладких мышечных клеток в пласте на поперечных срезах соседствуют сечения миоцитов, разрезанных в широкой части и в области узкого края (см. рис. 95).
МЫШЕЧНЫЕ ТКАНИ
Рис. 87. Скелетная поперечнополосатая мышечная ткань
1 - мышечное волокно: 1.1 - сарколемма, покрытая базальной мембраной, 1.2 - саркоплазма, 1.2.1 - миофибриллы, 1.2.2 - поля миофибрилл (Конгейма); 1.3 - ядра мышечного волокна; 2 - эндомизий; 3 - прослойки рыхлой волокнистой соединительной ткани между пучками мышечных волокон: 3.1 - кровеносные сосуды, 3.2 - жировые клетки

Рис. 88. Скелетное мышечное волокно (схема):
1 - базальная мембрана; 2 - сарколемма; 3 - миосателлитоцит; 4 - ядро миосимпласта; 5 - изотропный диск: 5.1 - телофрагма; 6 - анизотропный диск; 7 - миофибриллы

Рис. 89. Участок миофибриллы волокна скелетной мышечной ткани (саркомер)
Рисунок с ЭМФ
1 - изотропный диск: 1.1 - тонкие (актиновые) миофиламенты, 1.2 - телофрагма; 2 - анизотропный диск: 2.1 - толстые (миозиновые) миофиламенты, 2.2 - мезофрагма, 2.3 - полоса Н; 3 - саркомер

Рис. 90. Скелетная мышца (поперечный срез)
Окраска: гематоксилин-эозин
1 - эпимизий; 2 - перимизий: 2.1 - кровеносные сосуды; 3 - пучки мышечных волокон: 3.1 - мышечные волокна, 3.2 - эндомизий: 3.2.1 - кровеносные сосуды
Рис. 91. Типы мышечных волокон (поперечный срез скелетной мышцы)
Гистохимическая реакция выявления сукцинатдегидрогеназы (СДГ)
1 - волокна I типа (красные волокна) - с высокой активностью СДГ (медленные, окислительные, устойчивые к утомлению); 2 - волокна IIВ типа (белые волокна) - с низкой активностью СДГ (быстрые, гликолитические, утомляемые); 3 - волокна IIА типа (промежуточные волокна) - с умеренной активностью СДГ (быстрые, окислительно-гликолитические, устойчивые к утомлению)

Рис. 92. Сердечная поперечнополосатая мышечная ткань
Окраска: железный гематоксилин
А - продольный срез; Б - поперечный срез:
1 - кардиомиоциты (образуют сердечные мышечные волокна): 1.1 - сарколемма, 1.2 - саркоплазма, 1.2.1 - миофибриллы, 1.3 - ядро; 2 - вставочные диски; 3 - анастомозы между волокнами; 4 - рыхлая волокнистая соединительная ткань: 4.1 - кровеносные сосуды

Рис. 93. Ультраструктурная организация кардиомиоцитов различных типов
Рисунки с ЭМФ
A - сократительный (рабочий) кардиомиоцит желудочка сердца:
1 - базальная мембрана; 2 - сарколемма; 3 - саркоплазма: 3.1 - миофибриллы, 3.2 - митохондрии, 3.3 - липидные капли; 4 - ядро; 5 - вставочный диск.
Б - кардиомиоцит проводящей системы сердца (из субэндокардиальной сети волокон Пуркинье):
1 - базальная мембрана; 2 - сарколемма; 3 - саркоплазма: 3.1 - миофибриллы, 3.2 - митохондрии; 3.3 - гранулы гликогена, 3.4 - промежуточные филаменты; 4 - ядра; 5 - вставочный диск.
В - эндокринный кардиомиоцит из предсердия:
1 - базальная мембрана; 2 - сарколемма; 3 - саркоплазма: 3.1 - миофибриллы, 3.2 - митохондрии, 3.3 - секреторные гранулы; 4 - ядро; 5 - вставочный диск

Рис. 94. Ультраструктурная организация области вставочного диска между соседними кардиомиоцитами
Рисунок с ЭМФ
1 - базальная мембрана; 2 - сарколемма; 3 - саркоплазма: 3.1 - миофибриллы, 3.1.1 - саркомер, 3.1.2 - изотропный диск, 3.1.3 - анизотропный диск, 3.1.4 - светлая полоса Н, 3.1.5 - телофрагма, 3.1.6 - мезофрагма, 3.2 - митохондрии, 3.3 - Т-трубочки, 3.4 - элементы саркоплазматической сети, 3.5 - липидные капли, 3.6 - гранулы гликогена; 4 - вставочный диск: 4.1 - интердигитации, 4.2 - адгезивная фасция, 4.3 - десмосома, 4.4 - щелевое соединение (нексус)

Рис. 95. Гладкая мышечная ткань
Окраска: гематоксилин-эозин
А - продольный срез; Б - поперечный срез:
1 - гладкие миоциты: 1.1 - сарколемма, 1.2 - саркоплазма, 1.3 - ядро; 2 - прослойки рыхлой волокнистой соединительной ткани между пучками гладких миоцитов: 2.1 - кровеносные сосуды

Рис. 96. Изолированные гладкие мышечные клетки
Окраска: гематоксилин
1 - ядро; 2 - саркоплазма; 3 - сарколемма

Рис. 97. Ультраструктурная организация гладкого миоцита (участок клетки)
Рисунок с ЭМФ
1 - сарколемма; 2 - саркоплазма: 2.1 - митохондрии, 2.2 - плотные тельца; 3 - ядро; 4 - базальная мембрана
Профессор Суворова Г.Н.
Мышечные ткани.
Представляют собой группу тканей, которые осуществляют двигательные функции организма:
1) сократительные процессы в полых внутренних органах и сосудах
2) перемещение частей тела относительно друг друга
3) поддержание позы
4) перемещение организма в пространстве.
Мышечные ткани имеют следующие морфофункциональные характеристики:
1) Их структурные элементы имеют удлиненную форму.
2) Сократимые структуры (миофиламенты и миофибриллы) располагаются продольно.
3) Для мышечного сокращения необходимо большое количество энергии, поэтому в них:
Содержится большое число митохондрий
Имеются трофические включения
Может присутствовать железосодержащий белок миоглобин
Хорошо развиты структуры, в которых депонируются ионы Са ++
Мышечная ткань подразделяется на две основные группы
1) гладкую (неисчерченную)
2) Поперечнополосатую (исчерченную)
Гладкая мышечная ткань: имеет мезенхимное происхождение.
Кроме того, выделяют группу миоидных клеток, к ним относятся
Миоидные клетки, имеющие нейральное происхождение (образует мышцы радужки)
Миоидные клетки, имеющие эпидермальное происхождение (миоэпителиальные клетки потовых, слюнных, слезных и молочных желез)
Поперечнополосатая мышечная ткань подразделяется на скелетную и сердечную. Обе эти разновидности развиваются из мезодермы, но из разных ее частей:
Скелетная – из миотомов сомитов
Сердечная – из висцерального листка спланхнотома.
Скелетная мышечная ткань
Составляет около 35-40% массы тела человека. В качестве основного компонента входит в состав скелетных мышц, кроме того, образует мышечную основу языка, входит в состав мышечной оболочки пищевода и т.д.
Развитие скелетных мышц . Источник развития – клетки миотомов сомитьов мезодермы, детерминированные в направлении миогенеза. Стадии:
Миобласты
Мышечные трубочки
Дефинитивная форма миогенеза – мышечное волокно.
Строение скелетной мышечной ткани.
Структурно-функциональной единицей скелетной мышечной ткани является мышечное волокно. Оно представляет собой вытянутое цилиндрическое образование с заостренными концами, диаметром от 10 до 100 мкм, вариабельной длины (до 10-30 см.).
Мышечное волокно является комплексным (клеточно-симпластическим) образованием, которое состоит их двух основных компонентов
1. миосимпласта
2. миосателлитоцитов.
Снаружи мышечное волокно покрыто базальной мембраной, которая вместе с плазмолеммой миосимпласта образует так называемую сарколемму.
Миосимпласт является основным компонентом мышечного волокна как по объему, так и по выполняемой функции. Миосимпласт является гигантской надклеточной структурой, которая образуется путем слияния огромного числа миобластов в эмбриогенезе. На периферии миосимпласта располагается от нескольких сотен до нескольких тысяч ядер. Вблизи ядер локализуются фрагменты пластинчатого комплекса, ЭПС, единичные митохондрии.
Центральная часть миосимпласта заполнена саркоплазмой. Саркоплазма содержит все органеллы общего значения, а также специализированные аппараты. К ним относятся:
Сократительный
Аппарат передачи возбуждения с сарколеммы
на сократительный аппарат.
Энергетический
Опорный
Сократительный аппарат мышечного волокна представлен миофибриллами.
Миофибриллы имеют вид нитей (длина мышечного волокна) диаметром 1-2 мкм. Они обладают поперечной исчерченностью, обусловленной чередованием различно преломляющих поляризованный свет участков (дисков) – изотропных (светлых) и анизотропных (темных). Причем миофибриллы располагаются в мышечном волокне с такой степенью упорядоченности, что светлые и темные диски соседних миофибрилл точно совпадают. Это и обусловливает исчерченность всего волокна.
Темные и светлые диски в свою очередь состоят из толстых и тонких нитей, которые называются миофиламентами.
Посередине светлого диска, поперечно тонким миофиламентам проходит темная полоска – телофрагма, или Z-линия.
Участок миофибриллы, расположенный между двумя телофрагмами называют саркомером.
Саркомер считается структурно-функциональной единицей миофибриллы - он включает в себя А-диск и расположенные по обе стороны от него две половины I-диска.
Толстые нити (миофиламенты) образованы упорядоченно упакованными молекулами фибриллярного белка миозина. Каждая толстая нить состоит из 300-400 молекул миозина.
Тонкие нити содержат сократимый белок актин и два регуляторных белка: тропонин и тропомиозин.
Механизм мышечного сокращения описывается теорией скользящих нитей, которая была предложена Хью Хаксли.
В покое, при очень низкой концентрации ионов Са ++ в миофибрилле расслабленного волокна толстые и тонкие нити не соприкасаются. Толстые и тонкие филаменты беспрепятственно скользят относительно друг друга, в результате мышечные волокна не сопротивляются пассивному растяжению. Такое состояние свойственно мышце-разгибателю при сокращении соответствующего сгибателя.
Мышечное сокращение вызывается резким повышением концентрации ионов Са ++ и состоит из нескольких этапов:
Ионы Са ++ связыватся с молекулой тропонина, которая смещается, открывая на тонких нитях участки связывания миозина.
Головка миозина прикрепляется к миозин-связывающим участкам тонкой нити.
Головка миозина изменяет конформацию и совершает гребковое движение, продвигающее тонкую нить к центру саркомера.
Головка миозина связывается с молекулой АТФ, что приводит к отделению миозина от актина.
Саркотубулярная система – обеспечивает накопление ионов кальция и является аппаратом передачи возбуждения. Необходима для того волна деполяризации, проходящая по плазмолемме привела к эффективному сокращению миофибрилл. Она состоит из саркоплазматической сети и Т-трубочек.
Саркоплазматическая сеть представляет собой видоизмененую гладкую эндоплазматическую сеть и состоит из системы полостей и канальцев, которая в виде муфты окружает каждую миофибриллу. На границе А- и I-дисков трубочки сливаются, образуя пары плоских терминальных цистерн. Саркоплазматическая сеть выполняет функции депонирования и выделения ионов кальция.
Волна деполяризации, распространяемая по плазмолемме доходит вначале до Т-трубочек. Между стенкой Т-трубочки и терминальной цистерны имеются специализированные контакты, через которые волна деполяризации доходит до мембраны терминальных цистерн, после чего высвобождаются ионы кальция.
Опорный аппарат мышечного волокна представлен элементами цитоскелета, которые обеспечивают упорядоченное расположение миофиламентов и миофибрилл. К ним относятся:
Телофрагма (Z-линия) – область прикрепления тонких миофиламентов двух соседних саркомеров.
Мезофрагма (М-линия) – плотная линия, расположенная в центре А-диска, к ней прикрепляются толстые филаменты.
Кроме того, в составе мышечного волокна имеются белки, стабилизирующие его структуру, например:
Дистрофин – одним концом прикрепляется к актиновым филаментам, а другим – к комплеку гликопротеидов, которые проникают в сарколемму.
Титин – эластический белок, который тянется от М- к Z-линии, препятствует перерастяжению мышцы.
Кроме миосимпласта в состав мышечных волокон входят миосателлитоциты. Это мелкие клетки, которые располагаются между плазмолеммой и базальной мембраной, представляют собой камбиальные элементы скелетной мышечной ткани. Они активизируются при повреждении мышечных волокон и обеспечивают их репаративную регенерацию.
Различают три основных типа волокон:
Тип I (красные)
Тип IIВ (белые)
Тип IIА (промежуточные)
Волокна I типа – красные мышечные волокна, характеризуются высоким содержанием в цитоплазме миоглобина, который и придает им красный цвет, большим числом саркосом, высокой активностью окислительных ферментов(СДГ), пребладанием аэробных процессов.Эти волокна обладают способностью медленного,но длительного тонического сокращения и малой утомляемостью.
Волокна IIВ типа – белые - гликолитические, характеризуютс относительно низким содержанием миоглобина, но высоким –гликогена. Имеют больший диаметр, быстрые, тетанические, с большой силой сокращения, быстро утомляются.
Волокна IIА типа – промежуточные, быстрые, устойчивые к утомлению, окислительно-гликолитические.
Мышца как орган – состоит из мышечных волокон, связанных воедино системой соединительной ткани, сосудов и нервов.
Каждое волокно окружено прослойкой рыхлой соединительной ткани, которая содержит кровеносные и лимфатические капилляры, обеспечивающие трофику волокна. Коллагеновые и ретикулярные волокна эндомизия вплетаются в базальную мембрану волокон.
Перимизий – окружает пучки мышечных волокон. В нем содержатся более крупные сосуды
Эпимизий – фасция. Тонкий соединительно-тканный чехол из плотной соединительной ткани, окружающий всю мышцу.